Прандин за лечење дијабетеса
Робна марка: Прандин
Генеричко име: репаглиниде
Садржај:
Опис
Фармакологија
Индикације и употреба
Контраиндикације
Мере предострожности
Нежељене реакције
Предозирање
Дозирање
Испоручује се
Прандин, информације о пацијенту (на обичном енглеском)
Опис
Прандин® (репаглинид) је орални лек за снижавање глукозе у крви класе меглитинида који се користи у управљање дијабетес мелитусом типа 2 (познато и као дијабетес мелитус неовисан од инсулина или НИДДМ). Репаглинид, С (+) 2-етокси-4 (2 ((3-метил-1- (2- (1-пиперидинил) фенил) -бутил) амино) -2-оксоетил) бензоева киселина хемијски није повезан са оралном употребом сулфонилуреа инсулинске секретагоге.
Структурна формула је приказана доле:
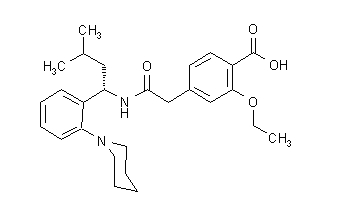
Репаглинид је бели до сиво прах молекуларне формуле Ц27 Х36 Н2О4 и молекулске тежине 452,6. Прандинове таблете садрже 0,5 мг, 1 мг или 2 мг репаглинида. Уз то свака таблета садржи следеће неактивне састојке: калцијум хидроген фосфат (безводни), микрокристална целулоза, кукурузни скроб, полакрин калијум, повидон, глицерол (85%), магнезијум стеарат, меглумин, и полоксамер. Таблете од 1 мг и 2 мг садрже оксиде гвожђа (жуте и црвене боје), као бојила.
врх
Клиничка фармакологија
Механизам дејства
Репаглинид снижава ниво глукозе у крви стимулишући ослобађање инсулина из панкреаса. Та акција зависи од функционисања бета (ЫЫ) ћелија на оточићима панкреаса. Ослобађање инсулина зависи од глукозе и смањује се при ниским концентрацијама глукозе.
Репаглинид затвара калијумске канале зависне од АТП-а у Ы-ћелијској мембрани везањем на карактеристичним местима. Ова блокада калијумских канала деполарише Ы-ћелију, што доводи до отварања калцијумових канала. Настали повећани прилив калцијума индукује излучивање инсулина. Механизам јонског канала је високо селективан ткиво са ниским афинитетом за срце и скелетни мишић.
Фармакокинетика
Апсорпција:
Након оралне примене, репаглинид се брзо и у потпуности апсорбује из гастроинтестиналног тракта. Након појединачних и вишеструких оралних доза код здравих испитаника или код пацијената, максималан ниво лека у плазми (Цмак) се јавља у року од 1 сата (Тмак). Репаглинид се брзо елиминише из крвотока са полуживотом од приближно 1 сата. Средња апсолутна биорасположивост је 56%. Када се репаглинид давао храни, средња вредност Тмак није промењена, али су средња вредност Цмак и АУЦ (површина испод кривуље концентрације времена / плазме) смањена за 20%, односно 12,4%.
Дистрибуција:
После интравенског (ИВ) дозирања код здравих испитаника, волумен дистрибуције у стању динамичке стабилности (Всс) био је 31 Л, а укупни телесни клиренс (ЦЛ) 38 Л / х. Везивање протеина и везивање за хумани серумски албумин било је веће од 98%.
Метаболизам:
Репаглинид се у потпуности метаболише оксидативном биотрансформацијом и директном коњугацијом глукуронском киселином након ИВ или оралне дозе. Главни метаболити су оксидована дикарбоксилна киселина (М2), ароматски амин (М1) и ацил глукуронид (М7). Показано је да је ензимски систем цитокрома П-450, тачније 2Ц8 и 3А4, укључен у Н-делкилирање репаглинида до М2 и даљу оксидацију до М1. Метаболити не доприносе ефекту репаглинида на снижавање глукозе.
Излучивање:
У року од 96 сати након дозирања 14Ц-репаглинида као јединствене оралне дозе, отприлике 90% радиоактивне ознаке прикупљено је у измету и приближно 8% у урину. Само 0,1% дозе се уклања у урину као матично једињење. Главни метаболит (М2) чинио је 60% примењене дозе. Мање од 2% матичног лека је пронађено у измету.
Фармакокинетички параметри:
Фармакокинетички параметри репаглинида добијени једноструком, унакрсним истраживањем код здравих испитаника и од а вишеструка доза, паралелна, пропорционална доза (0,5, 1, 2 и 4 мг) код пацијената са дијабетесом типа 2 су сумирани у следећа табела:
| Параметар | Пацијенти са дијабетесом типа 2 * |
|
Доза 0,5 мг 1 мг 2 мг 4 мг |
АУЦ0-24 хр Средња вредност ± СД (нг / мЛ * хр): 68.9 ± 154.4 125.8 ± 129.8 152.4 ± 89.6 447.4 ± 211.3 |
|
Доза 0,5 мг 1 мг 2 мг 4 мг |
Цмак0-5 хр Средња вредност ± СД (нг / мЛ): 9.8 ± 10.2 18.3 ± 9.1 26.0 ± 13.0 65.8 ± 30.1 |
|
Доза 0,5 - 4 мг |
Тмак0-5 хр Средства (СД) 1,0 - 1,4 (0,3 - 0,5) хр |
|
Доза 0,5 - 4 мг |
Т ½ Средства (опсег) 1,0 - 1,4 (0,4 - 8,0) хр |
| Параметар | Здрави субјекти |
| ЦЛ заснован на и.в. | 38 ± 16 Л / хр |
| Всс на основу и.в. | 31 ± 12 Л |
| АбсБио | 56 ± 9% |
|
ЦЛ = укупни клиренс тела Всс= запремина дистрибуције у стабилном стању АбсБио = апсолутна биорасположивост |
* дозирано преурандално са три оброка
Ови подаци говоре да се репаглинид није накупљао у серуму. Чишћење оралног репаглинида није се променило у распону доза од 0,5 - 4 мг, што указује на линеарни однос између нивоа дозе и лека у плазми.
Променљивост изложености:
АУЦ Репаглинида након вишеструких доза од 0,25 до 4 мг, уз сваки оброк, варира у широком распону. Коефицијенти варијације унутар појединца и између појединаца били су 36%, односно 69%, респективно. АУЦ у распону терапијских доза укључивао је 69 до 1005 нг / мЛ * хр, али је достигнута АУЦ изложеност до 5417 нг / мЛ * х у студијама ескалације дозе без очигледних штетних последица.
Посебне популације:
Геријатријски:
Здрави волонтери лечени су режимом од 2 мг узетим пре сваког од три оброка. Није било значајних разлика у фармакокинетикама репаглинида између групе пацијената УПОЗОРЕЊЕ, геријатријска употреба)
Педијатријски:
Нису спроведена испитивања на педијатријским пацијентима.
Пол:
Поређење фармакокинетике код мушкараца и жена показало је да је АУЦ у распону доза од 0,5 мг до 4 мг 15 до 70% већи код жена са дијабетесом типа 2. Ова разлика није се одразила на учесталост хипогликемијских епизода (мушкарац: 16%; женка: 17%) или други штетни догађаји. У погледу пола, није промењена општа препорука дозирања, јер дозирање за сваког пацијента треба бити индивидуализовано како би се постигао оптимални клинички одговор.
Трка:
Нису изведене фармакокинетичке студије за процену ефеката расе, али у америчкој једногодишњој студији код пацијената са дијабетес типа 2, ефекат снижавања глукозе у крви био је упоредив између бијелаца (н = 297) и Афроамериканаца (н = 33). У америчкој студији за одговор на дозу, није било очигледне разлике у изложености (АУЦ) између бијелаца (н = 74) и латиноамериканаца (н = 33).
Интеракције са лековима
Студије интеракције лијекова изведене на здравим добровољцима показују да Прандин није имао клинички релевантан утицај на фармакокинетичка својства дигоксина, теофилина или варфарина. Истодобна примена циметидина са Прандином није значајно изменила апсорпцију и диспозицију репаглинида.
Поред тога, следећи лекови су проучавани код здравих добровољаца који су примењивали Прандин. Доље су наведени резултати:
Гемфиброзил и Итраконазол:
Истодобна примена гемфиброзила (600 мг) и једнократна доза 0,25 мг Прандина (после 3 дана 600 мг два пута дневно) гемфиброзил) резултирало је 8,1 пута већим АУЦ репаглинида и продуженим полуживотом репаглинида са 1,3 на 3,7 хр. Истодобна примена итраконазола и једнократна доза 0,25 мг прандина (трећи дан а режим почетне дозе од 200 мг, два пута дневно 100 мг итраконазола) резултирао је 1,4 пута већом репаглинид АУЦ. Истодобна примена гемфиброзила и итраконазола са Прандином резултирала је 19 пута већом АУЦ репаглинида и продужен полуживот репаглинида на 6,1 сат. Концентрација репаглинида у плазми у 7 х повећала се 28,6 пута уз истодобну примену гемфиброзила и 70,4 пута са комбинацијом гемфиброзил-итраконазола (види МЕРЕ ПРЕДОСТРОЖНОСТИ, Интеракције љекова и дрога).
Кетоконазол:
Истодобна примена 200 мг кетоконазола и једнократне дозе од 2 мг Прандина (после 4 дана одједном дневни кетоконазол у дози од 200 мг) резултирао је порастом АУЦ и Цмак репаглинида за 15% и 16%, редом. Повећања су била од 20,2 нг / мЛ до 23,5 нг / мЛ за Цмак и од 38,9 нг / мЛ * хр до 44,9 нг / мЛ * х за АУЦ.
Рифампин:
Истовремена примена 600 мг рифампина и једнострука доза од 4 мг Прандина (после 6 дана једном дневно 600 мг рифампина) резултирала је смањењем АУЦ репаглинида и Цмак за 32% и 26%. Смањења су била од 40,4 нг / мЛ до 29,7 нг / мЛ за Цмак и са 56,8 нг / мЛ * хр на 38,7 нг / мЛ * х за АУЦ.
У другој студији, истодобна примена 600 мг рифампина и једна доза од 4 мг Прандина (после 6 дана од једном дневни рифампин 600 мг) резултирало је смањењем медијум АУЦ репаглинида за 48% и 17% и средњим Цмак редом. Медијан смањења је био од 54 нг / мЛ * х до 28 нг / мЛ * х за АУЦ и од 35 нг / мЛ до 29 нг / мЛ за Цмак. Прандин примењиван сам (после 7 дана једном дневно 600 мг рифампина) довео је до 80% и 79% смањења медијана АУЦ репаглинида и Цмак. Смањења су била од 54 нг / мЛ * хр на 11 нг / мЛ * х за АУЦ и са 35 нг / мЛ на 7,5 нг / мЛ за Цмак.
Левоноргестрел и Етинил Естрадиол:
Истодобна примена комбиноване таблете од 0,15 мг левоноргестрела и 0,03 мг етинил естрадиола која се даје једном дневно током 21 дана са 2 мг Прандина примењено три пута дневно (1-4 дана), а једна доза 5. дана резултирала је повећањем репаглинида, левоноргестрела и етинил естрадиола за 20% Цмак Повећање репаглинида Цмак било је са 40,5 нг / мЛ на 47,4 нг / мЛ. Параметри АУЦ етинил естрадиола повећани су за 20%, док вредности АУЦ репаглинида и левоноргестрела остају непромењене.
Симвастатин:
Истодобна примена 20 мг симвастатина и једноструке дозе од 2 мг Прандина (после 4 дана једном дневно 20 симвастатина 20 мг и три пута дневно Прандин 2 мг) резултирало је 26-постотним порастом Цмак репаглинида са 23,6 нг / мЛ на 29,7 нг / мЛ. АУЦ је био непромењен.
Нифедипин:
Истодобна примена 10 мг нифедипина са једном дозом 2 мг прандина (након 4 дана три пута дневно нифедипин 10 мг и три пута дневно Прандин 2 мг) резултирао је непромењеним вредностима АУЦ и Цмак за обе лекови.
Кларитромицин:
Истодобна примена 250 мг кларитромицина и једнократне дозе од 0,25 мг Прандина (после 4 дана два пута дневни кларитромицин 250 мг) довео је до пораста АУЦ и Цмак репаглинида за 40% и 67%, редом. Пораст АУЦ је био од 5,3 нг / мЛ * х до 7,5 нг / мЛ * х, а пораст Цмак је био са 4,4 нг / мЛ на 7,3 нг / мЛ.
Триметоприм:
Истодобна примена 160 мг триметоприма и једнократне дозе од 0,25 мг Прандина (после 2 дана два пута дневно и један доза трећег дана триметоприма 160 мг) резултирала је повећањем АУЦ и Цмак репаглинида за 61% и 41%, редом. Пораст АУЦ је био са 5,9 нг / мЛ * хр на 9,6 нг / мЛ * х, а пораст Цмак је био са 4,7 нг / мЛ на 6,6 нг / мЛ.
Бубрежна инсуфицијенција
Упоређиване су једнократне и стабилне фармакокинетике репаглинида између пацијената са дијабетесом типа 2 и нормалном функцијом бубрега. (ЦрЦл> 80 мл / мин), благо до умерено оштећење бубрежне функције (ЦрЦл = 40 - 80 мл / мин) и озбиљно оштећење бубрежне функције (ЦрЦл = 20 - 40 мЛ / мин). И АУЦ и Цмак репаглинида били су слични код пацијената са нормалном и благом до умерено ослабљеном функцијом бубрега (средње вредности 56,7 нг / мЛ * хр вс 57.2 нг / мЛ * хр и 37.5 нг / мЛ вс 37.7 нг / мЛ, респективно.) Пацијенти са изразито смањеном функцијом бубрега имали су повишен средњи АУЦ и Цмак вредности (98,0 нг / мЛ * хр и 50,7 нг / мЛ, респективно), али ова студија је показала само слабу корелацију између нивоа репаглинида и креатинина одобрење. Изгледа да почетно прилагођавање дозе није потребно пацијентима са благом до умереном бубрежном дисфункцијом. Међутим, пацијенти са дијабетесом типа 2 који имају озбиљно оштећење бубрежне функције требали би започети терапију Прандином применом дозе од 0,5 мг - након тога болеснике треба пажљиво титрирати. Испитивања нису вршена на пацијентима са клиренсом креатинина испод 20 мЛ / мин или пацијентима са бубрежном инсуфицијенцијом која захтева хемодијализу.
Инсуфицијенција јетре
Испитивање са једном дозом, отворено испитивање спроведено је на 12 здравих испитаника и 12 пацијената са хроничном обољењем јетре (ЦЛД) класификовано по скали Цхилд-Пугх и кофеину. Пацијенти са умереним до озбиљним оштећењем функције јетре имали су више и продужене серумске концентрације и укупног и невезаног репаглинида у односу на здраве испитанике (АУЦхеалтхи: 91,6 нг / мЛ * хр; Пацијенти АУЦЦЛД: 368,9 нг / мЛ * хр; Цмак, здраво: 46,7 нг / мЛ; Цмак, ЦЛД болесници: 105,4 нг / мЛ). АУЦ је био статистички повезан са клиренсом кофеина. Није опажена разлика у профилима глукозе код група пацијената. Пацијенти са оштећеном функцијом јетре могу бити изложени већим концентрацијама репаглинида и њим повезаних метаболита него пацијенти са нормалном функцијом јетре који примају уобичајене дозе. Због тога се Прандин треба опрезно користити код пацијената са оштећеном функцијом јетре. Треба користити дужи интервал између прилагођавања дозе да би се омогућила потпуна процена одговора.
Клиничка испитивања
Монотерапијска испитивања
Четверонедељно, двоструко слепо, плацебо-контролисано испитивање дозе-одговор је спроведено код 138 пацијената са дијабетесом типа 2 користећи дозе у распону од 0,25 до 4 мг узете са сваким од три оброка. Терапија прандином резултирала је смањењем пропорционалне дози глукозе током целог распона доза. Ниво инсулина у плазми повећао се након оброка и пре следећег оброка се вратио ка основној вредности. Већина дејства на снижавање глукозе у крви на пост показала је током 1-2 недеље.
У двоструко слепој, плацебо контролираној, тромесечној студији титрације доза, дозе Прандина или плацеба за сваког пацијента су повећава се недељно од 0,25 мг до 0,5, 1 и 2 мг, до максимално 4 мг, до постизања глукозе у плазми на тесту (ФПГ) ниво
Прандин вс. Лечење плацебом: средња вредност ФПГ, ППГ и ХбА1ц промене од почетне вредности након 3 месеца лечења:
| ||||||
| ФПГ (мг / дЛ) | ППГ (мг / дЛ) | ХбА1ц (%) | ||||
| ПЛ | Р | ПЛ | Р | ПЛ | Р | |
| Основна линија | 215.3 | 220.2 | 245.2 | 261.7 | 8.1 | 8.5 |
|
Промена са основне вредности (при последњој посети) |
30.3 | -31.0* | 56.5 | -47.6* |
1.1 | -0.6* |
|
ФПГ = глукоза у плазми на тесту ППГ = пост прандиална глукоза ПЛ = плацебо (Н = 33) Р = репаглинид (Н = 66) |
Још једно двоструко слепо, плацебо-контролисано испитивање спроведено је код 362 пацијента лечених током 24 недеље. Учинковитост предпрендиалних доза од 1 и 4 мг доказана је снижавањем глукозе у крви на глави и ХбА1ц на крају студије. На крају студије ХбА1ц за групе лијечене прандином (комбиноване групе од 1 и 4 мг) смањен је у поређењу са плацебо леченим група код претходно нацериваних и код пацијената претходно лечених оралним хипогликемијским средствима за 2,1% јединица и 1,7% јединица, редом. У овом истраживању са фиксном дозом, пацијенти који су били на оралној терапији хипогликемијским агенсима и болесници у релативно добром стању контрола гликемије на почетку (ХбА1ц испод 8%) показала је веће снижавање глукозе у крви, укључујући већу фреквенцију хипогликемија. Пацијенти који су претходно лечени и који су имали основни ниво ХбА1ц ‰ ¥% 8% су пријавили хипогликемију истом стопом као и пацијенти рандомизовани у плацебо. Није било просечног повећања телесне тежине када су пацијенти претходно лечени оралним хипогликемијским средствима пребачени на Прандин. Просечан добитак телесне тежине код пацијената лечених Прандином и претходно нису лечени лековима сулфонилурее био је 3,3%.
Дозирање прандина у односу на ослобађање инзулина повезано са оброком проучавано је у три испитивања, укључујући 58 пацијената. Контрола гликемије одржавана је током периода у којем су варирали обрасци оброка и дозирања (2, 3 или 4 оброка дневно; пре оброка к 2, 3 или 4) у поређењу са периодом од 3 редовна оброка и 3 дозе дневно (пре оброка к 3). Показано је и да се прандин може давати на почетку оброка, 15 минута пре или 30 минута пре оброка, са истим ефектом снижавања глукозе у крви.
Прандин је упоређен са другим инсулинским секретагогама током једногодишњих контролираних испитивања како би се показала упоредивост ефикасности и сигурности. Хипогликемија је забележена код 16% од 1228 пацијената с Прандином, 20% од 417 болесника са глибуридом и 19% од 81 пацијента са глипизидом. Од пацијената који су лечени Прандином са симптоматском хипогликемијом ниједна развијена кома нити јој је потребна хоспитализација.
Комбинациона испитивања
Прандин је проучаван у комбинацији са метформином код 83 пацијента који нису били под контролом само на вежбању, дијети и само метформину. Дозирање прандина титрирало се 4 до 8 недеља, након чега је уследио период од три месеца одржавања. Комбинована терапија прандином и метформином резултирала је значајно већим побољшањем контроле гликемије у поређењу са монотерапијом репаглинидом или метформином. ХбА1ц је побољшан за 1%, а ФПГ је смањен за додатних 35 мг / дЛ. У овом истраживању где је доза метформина одржавана константним, комбинована терапија прандина и метформина показала је ефекте који штеде дозу у односу на прандин. Већи одговор ефикасности комбиноване групе постигнут је у нижим дневним дозама репаглинида него у групи прандинове монотерапије (видети Табелу).
Терапија прандином и метформином: средња промена од почетне вредности гликемијских параметара и тежине након 4 до 5 месеци лечења *
| Прандин | Комбинација | Метформин | |
| Н | 28 | 27 | 27 |
|
Средња коначна доза (мг / дан) |
12 |
6 (Прандин) 1500 (метформин) |
1500 |
| ХбА1ц (% јединица) | -0.38 | -1.41** | -0.33 |
| ФПГ (мг / дЛ) | 8.8 | -39.2** | -4.5 |
| Тежина (кг) | 3.0 | 2.4*** | -0.90 |
* на основу анализе намере за лечење
** п <0,05, за парне поређења са Прандином и метформином.
*** п <0,05, за поређење са метформином.
Комбиновани режим терапије прандина и пиоглитазона упоређиван је са монотерапијом са било којим леком у а 24-недељно испитивање у које је учествовало 246 пацијената претходно лечених монотерапијом сулфонилуреом или метформином (ХбА1ц> 7.0%). Бројеви лечених били су: Прандин (Н = 61), пиоглитазон (Н = 62), комбинација (Н = 123). Доза прандина је титрована током првих 12 недеља, након чега је следио период одржавања у трајању од 12 недеља. Комбинована терапија резултирала је значајно већим побољшањем контроле гликемије у поређењу са монотерапијом (слика доле). Измене од почетне вредности за комплетере у ФПГ (мг / дЛ) и ХбА1ц (%), биле су: -39,8 и -0,1 за Прандин, -35,3 и -0,1 за пиоглитазон и -92,4 и -1,9 за комбинацију. У овој студији, где је доза пиоглитазона одржавана константном, група комбиноване терапије показала је ефекте који штеде дозу у односу на Прандин (видети легенду слике). Већи одзив ефикасности комбиноване групе постигнут је нижим дневним дозама репаглинида него у групи прандинове монотерапије. Средња повећања телесне тежине повезана са комбинацијом, терапијом Прандином и пиоглитазоном била су 5,5 кг, 0,3 кг и 2,0 кг.
ХбА1ц Вредности из Студије комбинације Прандин / Пиоглитазон

ХбА1ц вредности по недељи студије за пацијенте који су завршили студију (комбинација, Н = 101; Прандин, Н = 35, пиоглитазон, Н = 26).
Испитаници са ФПГ изнад 270 мг / дЛ су повучени из студије.
Доза пиоглитазона: фиксирана на 30 мг / дан; Крајња доза прандина: 6 мг / дан за комбинацију и 10 мг / дан за монотерапију.
Комбиновани режим терапије прандина и росиглитазона упоређиван је са монотерапијом са било којим леком сам у 24-недељном испитивању у које је учествовало 252 пацијента претходно лечених сулфонилуреом или метформином (ХбА1ц > 7.0%). Комбинована терапија резултирала је значајно већим побољшањем контроле гликемије у поређењу са монотерапијом (табела испод). Гликемијски ефекти комбиноване терапије су били зависни од дозе у односу на укупну дневну дозу прандина и укупну дневну дозу росиглитазона (види легенду табеле). Већи одговор ефикасности групе за комбиновану терапију постигнут је са половином просечне дневне дозе прандина и росиглитазона у поређењу са одговарајућим групама за монотерапију. Средња промена тежине повезана са комбинованом терапијом је била већа него код прандинове монотерапије.
Просечне промене од почетне вредности гликемијских параметара и тежине у 24-недељном комбинаторном студију прандин / Росиглитазон *
| Прандин | Комбинација | Росиглитазоне | |
| Н | 63 | 127 | 62 |
| ХбА1ц (%) | |||
| Основна линија | 9.3 | 9.1 | 9.0 |
| Промена до 24 недеље | -0.17 | -1.43** | -0.56 |
| ФПГ (мг / дЛ) | |||
| Основна линија | 269 | 257 | 252 |
| Промена до 24 недеље | -54 | -94** | -67 |
| Промјена тежине (кг) | +1.3 | +4.5*** | +3.3 |
Крајња средња доза: росиглитазон - 4 мг / дан за комбинацију и 8 мг / дан за монотерапију; Прандин - 6 мг / дан за комбинацију и 12 мг / дан за монотерапију |
* на основу анализе намере за лечење
** п-вредност а € 0,001 за поређење са монотерапијом
*** п-вредност <0,001 за поређење са Прандином
врх
Индикације и употреба
Прандин је индициран као додатак исхрани и вежбању ради побољшања контроле гликемије код одраслих са шећерном болешћу типа 2.
врх
Контраиндикације
Прандин је контраиндициран код пацијената са:
- Дијабетичка кетоацидоза, са или без коме. Ово стање треба лечити инсулином.
- Дијабетес типа 1.
- Позната преосјетљивост на лијек или његове неактивне састојке.
врх
Мере предострожности
Генерал:
Прандин није индициран за употребу у комбинацији са НПХ-инсулином (види НЕЖЕЉЕНЕ РЕАКЦИЈЕ, Кардиоваскуларни догађаји)
Макроваскуларни исходи:
Није било клиничких студија које би утврдиле коначне доказе о смањењу макроваскуларног ризика са Прандином или било којим другим леком против дијабетеса.
Хипогликемија:
Сви орални лекови за снижавање глукозе у крви, укључујући репаглинид, могу да произведу хипогликемију. Правилан одабир, дозирање и упутства за пацијента су важни како би се избегле хипогликемијске епизоде. Хепатичка инсуфицијенција може изазвати повишен ниво репаглинида у крви и може умањити глуконеогени капацитет, који обоје повећавају ризик од озбиљне хипогликемије. Старији, ослабљени или неухрањени пацијенти и болесници са надбубрежном, хипофизном, јетреном или тешком болешћу бубрежна инсуфицијенција може бити посебно подложна хипогликемијском деловању снижавања глукозе лекови.
Хипогликемију може бити тешко препознати код старијих особа и код људи који узимају лекове који блокирају бета адренергику. Хипогликемија је вероватнија да се појави када је калоријски унос дефицит, након тешког или дужег вежбања, када се узима алкохол или када се користи више од једног лека за снижавање глукозе.
Учесталост хипогликемије већа је код пацијената са дијабетесом типа 2 који нису претходно лечени оралним лековима за снижавање глукозе у крви (наА¯ве) или чији је ХбА1ц мањи од 8%. Прандин треба давати уз оброке да би се смањио ризик од хипогликемије.
Губитак контроле глукозе у крви:
Када је пацијент стабилизован на било којем режиму дијабетеса изложен стресу као што су грозница, траума, инфекција или операција, може доћи до губитка контроле гликемије. У таквим тренуцима, можда ће бити потребно да прекинете употребу прандина и давање инсулина. Ефикасност било којег хипогликемијског лека у снижавању глукозе у крви на жељени ниво смањује се код многих пацијената старијих временско раздобље, које може бити последица прогресије озбиљности дијабетеса или смањене реакције на лек. Овај феномен је познат као секундарни неуспех, за разликовање од примарног неуспеха у коме је лек неефикасан код појединог пацијента када се лек први пут даје. Пре него што се пацијент класификује као секундарни застој, треба проценити адекватно прилагођавање дозе и придржавање исхране.
Информације за пацијенте
Пацијенте треба информисати о потенцијалним ризицима и предностима Прандина и алтернативним начинима терапије. Такође би требало да буду обавештени о важности придржавања упутстава о исхрани, редовном програму вежбања и редовном тестирању глукозе у крви и ХбА1ц. Ризици хипогликемије, њени симптоми и лечење и стања која предиспонирају за њен развој и истодобна примена других лекова за снижавање глукозе треба објаснити пацијентима и одговорној породици чланова. Примарни и секундарни неуспех такође се морају објаснити.
Пацијенте треба упутити да узимају Прандин пре јела (2, 3 или 4 пута на дан препрандијално). Дозе се обично узимају у року од 15 минута након оброка, али време може варирати од непосредно пре оброка до 30 минута пре оброка. Пацијенте који прескоче оброк (или додају додатни оброк) треба упутити да прескоче (или додају) дозу за тај оброк.
Лабораторијски тестови
Одговор на све терапије дијабетичара треба надгледати периодичним мерењима крви на тесту нивоа глукозе и гликозилираног хемоглобина са циљем да се ти нивои смање у нормалу домет. Током прилагођавања дозе, глукоза на гласу се може користити за одређивање терапијског одговора. Након тога треба надгледати и глукозу и гликозилирани хемоглобин. Гликозилирани хемоглобин може бити посебно користан за процену дугорочне контроле гликемије. Постпрандијално испитивање нивоа глукозе може бити клинички корисно код пацијената код којих је ниво глукозе у крви прије оброка задовољавајући, али чија је укупна гликемијска контрола (ХбА1ц) неадекватна.
Интеракције љекова и дрога
Подаци ин витро показују да се Прандин метаболизује цитокром П450 ензимима 2Ц8 и 3А4. Због тога метаболизам репаглинида може бити измењен лековима који утичу на ове ензиме системе цитокрома П450 индукцијом и инхибицијом. Због тога треба бити опрезан код пацијената који су на Прандину и узимају инхибиторе и / или индукторе ЦИП2Ц8 и ЦИП3А4. Ефекат може бити веома значајан ако оба ензима истовремено инхибирају што резултира знатним повећањем концентрације репаглинида у плазми. Лијекови за које се зна да инхибирају ЦИП3А4 укључују антигљивична средства попут кетоконазола, итраконазола и антибактеријске агенсе попут еритромицина. Лијекови за које се зна да инхибирају ЦИП2Ц8 укључују средства попут триметоприма, гемфиброзила и монтелукаста. Лијекови који индуцирају ензимске системе ЦИП3А4 и / или 2Ц8 укључују рифампин, барбитурате и карбамезапин. Види КЛИНИЧКА ФАРМАКОЛОГИЈА одељак, Интеракције против лекова.
Ин виво подаци студије која је проценила заједничку употребу цитокром П450 ензима 3А4 инхибитор, кларитромицин, са Прандином, резултирао је клинички значајним повећањем репаглинида ниво у плазми Поред тога, примећено је повећање нивоа репаглинида у плазми у студији која је процењивала заједничку примену Прандина са триметопримом, инхибитором ензима цитокрома П-450, 2Ц8. Ово повећање нивоа репаглинида у плазми може захтевати прилагођавање дозе Прандин. Види КЛИНИЧКА ФАРМАКОЛОГИЈАодељак, Интеракције против лекова.
Подаци ин виво студије у којој је процењена истодобна примена гемфиброзила са Прандином код здравих испитаника резултирали су значајним повећањем нивоа репаглинида у крви. Пацијенти који узимају Прандин не смију почети да узимају гемфиброзил; пацијенти који узимају гемфиброзил не смију почети да узимају Прандин. Истодобна употреба може резултирати појачаним и продуженим ефектима репаглинида на смањење глукозе у крви. Треба користити опрез код пацијената који су већ на прандину и гемфиброзилу - ниво глукозе у крви треба надгледати и можда ће бити потребно прилагођавање дозе Прандина. Забележени су ретки постмаркетиншки догађаји озбиљне хипогликемије код пацијената који су истовремено узимали Прандин и гемфиброзил. Гемфиброзил и итраконазол имали су синергистички метаболички инхибиторни ефекат на Прандин. Због тога, пацијенти који узимају Прандин и гемфиброзил не смеју да узимају итраконазол. Види КЛИНИЧКА ФАРМАКОЛОГИЈА одељак, Интеракције против лекова.
Хипогликемијско деловање оралних средстава за снижавање глукозе у крви може се појачати одређеним лековима, укључујући нестероидна противупална средства и друге лекове који су високо везани за протеине, салицилате, сулфонамиде, хлорамфеникол, кумарине, пробенецид, инхибиторе моноамин оксидазе и бета адренергичко блокирање агенти. Када се такви лекови дају пацијенту који прима орална средства за снижавање глукозе у крви, пацијента треба пажљиво посматрати због хипогликемије. Када се такви лекови повуку од пацијента који прима орално средство за снижавање глукозе у крви, пацијента треба пажљиво посматрати ради губитка контроле гликемије.
Неки лекови имају тенденцију да производе хипергликемију и могу довести до губитка контроле гликемије. Ови лекови укључују тиазиде и друге диуретике, кортикостероиде, фенотиазине, штитњаче, естрогени, орални контрацептиви, фенитоин, никотинска киселина, симпатомиметици, лекови за блокирање калцијумових канала и изониазид. Када се ови лекови дају пацијенту који прима орална средства за снижавање глукозе у крви, пацијента треба посматрати због губитка гликемијске контроле. Када се ови лекови повуку од пацијента који прима орално средство за снижавање глукозе у крви, пацијента треба пажљиво посматрати због хипогликемије.
Канцерогенеза, мутагенеза и оштећење плодности
Дугорочне студије канцерогености изведене су током 104 недеље у дозама до и укључујући 120 мг / кг телесне тежине / дан (пацови) и 500 мг / кг телесне масе / дан (мишеви) или приближно 60 и 125 пута клиничке изложености, на мг / м2 основа. Нису пронађени докази о канцерогености код мишева или женки пацова. Код мушких пацова повећана је учесталост бенигних аденова штитњаче и јетре. Значај ових налаза за људе није јасан. Дозе без ефекта за ова опажања код мушких пацова биле су 30 мг / кг телесне тежине / дан за туморе штитне жлезде и 60 мг / кг телесне тежине / дан за туморе јетре, који су преко 15 и 30 пута, клиничка изложеност на мг / м2 основа.
Репаглинид није био генотоксичан у батеријама ин виво и ин витро студија: Бактеријска мутагенеза (Амесов тест), ин витро тест мутације напред у ћелијама В79 (ХГПРТ), тест ин витро хромозомске аберације у људским лимфоцитима, непланирана и реплицирајућа синтеза ДНК у јетри штакора и ин виво микронуклеусу миша и штакора. тестови.
Плодност мушких и женских штакора није утицала на примену репаглинида у дозама до 80 мг / кг телесне тежине / дан (женке) и 300 мг / кг телесне тежине / дан (мужјаци); преко 40 пута клиничка изложеност на бази мг / м2.
Трудноћа
Трудноћа категорија Ц
Тератогени ефекти
Сигурност код трудница није утврђена. Репаглинид није био тератоген код штакора или зечева у дозама 40 пута (пацови) и приближно 0,8 пута (куниће) клиничкој изложености (на мг / м2) током трудноће. Пошто студије репродукције животиња не предиктивно одговарају људском одговору, Прандин се треба користити током трудноће само ако је то очигледно потребно.
Будући да недавне информације говоре да су ненормални нивои глукозе у крви током трудноће повезани са већом учесталошћу конгениталне неправилности, многи стручњаци препоручују да се инсулин користи током трудноће да би се ниво глукозе у крви одржао што ближе нормалном могуће.
Нетератогени ефекти
Потомство брана пацова изложених репаглиниду 15 пута клиничкој изложености на мг / м2 током дана 17 до 22 трудноће и током током лактације развијени су нетератогени скелетни деформитети који се састоје од скраћења, задебљања и савијања хумеруса током постнаталног раздобље. Овај ефекат није примећен у дозама до 2,5 пута клиничке изложености (на мг / м2) у данима 1 до 22 трудноће или у већим дозама даним у данима 1 до 16 трудноће. До данас није дошло до одговарајућег излагања људима, па се стога не може утврдити сигурност примене Прандина током трудноће или дојења.
Неговане мајке
У репродуктивним студијама репродукције пацова, примећени су мерљиви нивои репаглинида у мајчином млеку брана, а код штенаца је примећен снижен ниво глукозе у крви. Унакрсне храњиве студије показале су да се код њих могу изазвати скелетне промене (види Горе нетератогени ефекти) контрола штенаца које су неговане бране, мада се то десило у мањем степену од оних штенаца који су третирани утеро. Иако није познато да ли се репаглинид излучује у мајчином млеку, познато је да се оралним агенсима излучује овим путем. Будући да потенцијал за хипогликемију у дојеначке деце може постојати и због ефеката на дојиље, а треба донети одлуку о томе да ли ће прандин треба да се прекине код дојиља или да ли мајке треба да прекину сестринство. Ако се прандин прекида и ако сама дијета није довољна за контролу глукозе у крви, требало би размотрити терапију инсулином.
Педијатријска употреба
Нису спроведена испитивања на педијатријским пацијентима.
Геријатријска употреба
У клиничким студијама репаглинида у трајању од 24 недеље или већим, 415 пацијената је било старијих од 65 година. У једногодишњим испитивањима са активном контролом нису примећене разлике у ефикасности или штетним догађајима између ових субјеката и оне мање од 65 година осим очекиваног пораста кардиоваскуларних догађаја повезаних са старењем примећених за Прандин и компаратер лекови. Није било повећања учесталости или тежине хипогликемије код старијих испитаника. Друга пријављена клиничка искуства нису утврдила разлике у одговорима између старијих и млађих пацијената, али већа осетљивост неких старијих појединаца на терапију Прандином не може се искључити напоље.
врх
Нежељене реакције
Хипогликемија: Види МЕРЕ ПРЕДОСТРОЖНОСТИ иОВЕРДОСАГЕ секције.
Прандин је примењиван на 2931 појединаца током клиничких испитивања. Отприлике 1500 ових особа са дијабетесом типа 2 лечи се најмање 3 месеца, 1000 најмање 6 месеци, а 800 најмање 1 годину. Већина ових појединаца (1228) примила је Прандин у једном од пет једногодишњих испитивања под активном контролом. Упоредни лекови у овогодишњим испитивањима били су орални лекови за сулфонилуреју (СУ), укључујући глибурид и глипизид. Током једне године, 13% болесника са Прандином је прекинуто због нежељених догађаја, као и 14% болесника са СУ. Најчешћи нежељени догађаји који су довели до повлачења били су хипергликемија, хипогликемија и повезани симптоми (види МЕРЕ ПРЕДОСТРОЖНОСТИ). Блага или умерена хипогликемија појавила се код 16% болесника са Прандином, 20% болесника са глибуридом и 19% болесника са глипизидом.
У табели испод наведени су уобичајени нежељени догађаји за Прандинове пацијенте у поређењу са плацебом (у испитивањима трајања од 12 до 24 недеље) и са глибуридом и глипизидом у једногодишњим испитивањима. Профил нежељених догађаја Прандина био је генерално упоредив са оним за лекове сулфонилурее (СУ).
Најчешће пријављени нежељени догађаји (% пацијената) *
| ДОГАЂАЈ | Прандин |
ПЛАЦЕБО | Прандин |
СУ |
| Н = 352 | Н = 108 | Н = 1228 | Н = 498 | |
| Плацебо контролисане студије | Активно контролисане студије | |||
| Метаболички | ||||
| Хипогликемија | 31** | 7 | 16 | 20 |
| Респираторни | ||||
| УРИ | 16 | 8 | 10 | 10 |
| Синуситис | 6 | 2 | 3 | 4 |
| Ринитис | 3 | 3 | 7 | 8 |
| Бронхитис | 2 | 1 | 6 | 7 |
| Гастроинтестинал | ||||
| Мучнина | 5 | 5 | 3 | 2 |
| Пролив | 5 | 2 | 4 | 6 |
| Затвор | 3 | 2 | 2 | 3 |
| Повраћање | 3 | 3 | 2 | 1 |
| Диспепсија | 2 | 2 | 4 | 2 |
| Мусцулоскелетал | ||||
| Артралгија | 6 | 3 | 3 | 4 |
| Бол у леђима | 5 | 4 | 6 | 7 |
| Остало | ||||
| Главобоља | 11 | 10 | 9 | 8 |
| Парестезија | 3 | 3 | 2 | 1 |
| Бол у грудима | 3 | 1 | 2 | 1 |
| Инфекција уринарног тракта | 2 | 1 | 3 | 3 |
| Поремећај зуба | 2 | 0 | <1 | <1 |
| Алергија | 2 | 0 | 1 | <1 |
* Догађаји ‰% 2% за групу Прандин у плацебо-контролираним студијама и ‰ догађаје у плацебо групи
** Погледајте опис пробног поступка у КЛИНИЧКА ФАРМАКОЛОГИЈА, Клиничка испитивања.
Кардиоваскуларни догађаји
У једногодишњим испитивањима која су упоређивала Прандин са сулфонилурејом, учесталост ангине била је упоредива (1,8%) за оба третмана, са инциденцијом бола у грудима од 1,8% за Прандин и 1,0% за сулфонилуреје. Учесталост других одабраних кардиоваскуларних догађаја (хипертензија, абнормални ЕКГ, миокарда инфаркт, аритмије и палпитације) био је ‰ ‰ 1% и није се разликовао између Прандина и упоредни лекови.
Учесталост укупних озбиљних кардиоваскуларних нежељених догађаја, укључујући исхемију, била је већа за репаглинид (4%) него за лекове сулфонилурее (3%) у контролисаним компаративним клиничким испитивањима. У једногодишњим контролисаним испитивањима, лечење прандином није било повезано са вишком смртности у поређењу са стопама примећеним другим оралним терапијама хипогликемијским агенсима.
Резиме озбиљних кардиоваскуларних догађаја (% од укупног броја пацијената са догађајима) у истраживањима која упоређују прандин са сулфонилуреама
| Прандин | СУ | |
| Тотално изложено | 1228 | 498 |
| Озбиљни ЦВ догађаји | 4% | 3% |
| Срчани исхемијски догађаји | 2% | 2% |
| Смрти због ЦВ догађаја | 0.5% | 0.4% |
* глибурид и глипизид
Седам контролисаних клиничких испитивања укључивало је прандин комбиновану терапију са НПХ-инсулином (н = 431), инсулином формулације саме (н = 388) или друге комбинације (сулфонилуреа плус НПХ-инсулин или Прандин плус метформин) (н = 120). Било је шест озбиљних нежељених догађаја исхемије миокарда код пацијената лечених Прандином плус НПХ-инсулин из две студије и један догађај код пацијената који користе инсулинске формулације сами из другог студија.
Ретки нежељени догађаји (<1% пацијената)
Мање уобичајени нежељени клинички или лабораторијски догађаји примећени у клиничким испитивањима укључују повишене јетрене ензиме, тромбоцитопенију, леукопенију и анафилактоидне реакције.
Иако није успостављена узрочна веза с репаглинидом, искуство након продаје укључује извештаје о следећим ретким случајевима нежељени догађаји: алопеција, хемолитична анемија, панкреатитис, Стевенс-Јохнсонов синдром и тешка јетрена дисфункција, укључујући жутицу и хепатитис
Комбинована терапија са тиазолидиндионима
Током 24-недељног клиничког испитивања прандин-росиглитазона или комбинације терапије Прандин-пиоглитазон (укупно 250 пацијената у комбинованој терапији), хипогликемија (глукоза у крви <50 мг / дЛ) појавила се код 7% болесника комбиноване терапије у поређењу са 7% за монотерапију прандином и 2% за тиазолидиндион монотерапија.
Периферни едем пријављен је код 12 од 250 пацијената с комбинираном терапијом Прандин-тиазолидиндионом и 3 од 124 пацијента са монотерапијом са тиазолидиндионом, при чему у овим испитивањима за Прандин није забележен ниједан случај монотерапија. Када се коригује стопа напуштања лечења из група лечења, проценат пацијената који имају појаве периферних едема током 24 недеље лечења било је 5% за комбинацију терапије Прандин-тиазолидиндионом и 4% за тиазолидиндион монотерапија. Било је извештаја код 2 од 250 пацијената (0,8%) лечених прандин-тиазолидиндионском терапијом епизода едема са конгестивном срчаном инсуфицијенцијом. Оба пацијента су раније имала анамнезу коронарне артерије и опорављала се после лечења диуретичким средствима. Нису забележени упоредиви случајеви у групама за монотерапију.
Средња промена тежине од почетне била је +4,9 кг за терапију Прандин-тиазолидиндионом. Није било пацијената на комбинованој терапији Прандин-тиазолидиндион који су имали повишење јетрених трансаминаза (дефинисаних 3 пута више од горње границе нормалног нивоа).
врх
Предозирање
У клиничком испитивању, пацијенти су примали повећавајуће дозе прандина до 80 мг дневно током 14 дана. Било је мало штетних ефеката осим оних повезаних са планираним ефектом снижавања глукозе у крви. Хипогликемија се није појавила када су се оброци давали овим високим дозама. Хипогликемијске симптоме без губитка свести или неуролошких налаза треба третирати агресивно оралном глукозом и прилагођавањем дозе лекова и / или обрасца оброка. Пажљиво праћење може се наставити све док лекар не буде сигуран да пацијент није у опасности. Пацијенте треба пажљиво надгледати током најмање 24 до 48 сати, јер се хипогликемија може поновити након очигледног клиничког опоравка. Нема доказа да се репаглинид може дијализирати помоћу хемодијализе.
Тешке хипогликемијске реакције са комом, нападајем или другим неуролошким оштећењем јављају се ретко, али представљају хитне медицинске ситуације које захтевају хитну хоспитализацију. Ако се дијагностицира или сумња на хипогликемијску кому, пацијенту треба дати брзу интравенску ињекцију концентрованог (50%) раствора глукозе. Након тога би требало да следи континуирана инфузија разблаженог (10%) раствора глукозе брзином којом ће се ниво глукозе у крви одржавати на нивоу изнад 100 мг / дЛ.
врх
Дозирање и администрација
Не постоји фиксни режим дозирања за лечење дијабетеса типа 2 помоћу Прандина.
Пацијентову глукозу у крви треба периодично надгледати како би се одредила минимална ефективна доза за пацијента; за откривање примарног затајења, тј. неадекватно снижавање глукозе у крви код максималне препоручене дозе лека; и да открије секундарни неуспех, тј. губитак одговарајућег одговора за снижавање глукозе у крви након почетног периода ефикасности. Ниво гликозилираног хемоглобина је од користи за праћење пацијентовог дугорочног одговора на терапију.
Краткорочно давање прандина може бити довољно током периода пролазног губитка контроле код пацијената који су обично добро контролисани на дијети.
Дозе прандина обично се узимају у року од 15 минута након оброка, али време може варирати од непосредно пре оброка до 30 минута пре оброка.
Покретање дозе
За пацијенте који нису претходно лечени или чији је ХбА1ц <8%, почетна доза треба да буде 0,5 мг уз сваки оброк. За пацијенте који су претходно лечени лековима за снижавање глукозе у крви и чији је ХбА1ц а ¥ 8%, почетна доза је 1 или 2 мг уз сваки оброк препрандијално (видети претходни одломак).
Прилагођавање дозе
Подешавања дозирања треба да буду одређена реакцијом на глукозу у крви, обично глукозом у крви на тесту. Постпрандијално тестирање нивоа глукозе може бити клинички корисно код пацијената код којих је ниво глукозе у крви прије оброка задовољавајући, али чија је укупна гликемијска контрола (ХбА1ц) неадекватна. Препрендијална доза треба удвостручити до 4 мг са сваким оброком док се не постигне задовољавајући одговор на глукозу у крви. Проћи ће најмање једна седмица за процјену одговора након сваког прилагођавања дозе.
Препоручени распон доза је од 0,5 мг до 4 мг, узиман уз оброке. Прандин се може давати препрандијално 2, 3 или 4 пута дневно као одговор на промене у обрасцу оброка пацијента. Максимална препоручена дневна доза је 16 мг.
Управљање пацијентима
Дугорочну ефикасност треба надзирати мерењем нивоа ХбА1ц отприлике свака 3 месеца. Ако се не придржава одговарајућег режима дозирања може доћи до хипогликемије или хипергликемије. Пацијенти који се не придржавају прописаног режима исхране и лијекова склонији су исказивању незадовољавајућег одговора на терапију, укључујући хипогликемију. Када се појави хипогликемија код пацијената који узимају комбинацију прандина и тиазолидиндиона или прандина и метформина, дозу прандина треба смањити.
Пацијенти који примају друге оралне хипогликемијске агенсе
Када се Прандин користи за замену терапије другим оралним хипогликемијским средствима, Прандин може да се започне дан после давања коначне дозе. Потом се пацијенти морају пажљиво посматрати због хипогликемије због потенцијалног преклапања дејства лекова. Када се са сулфонилурее агенса дужег полуживота (нпр. Хлорпропамида) пребаци у репаглинид, може се указати пажљиво праћење до једне недеље или дуже.
Комбинована терапија
Ако прандинова монотерапија не резултира одговарајућом гликемијском контролом, може се додати метформин или тиазолидиндион. Ако монотерапија метформином или тиазолидиндионом не пружа одговарајућу контролу, може се додати Прандин. Прилагођавање почетне дозе и дозе за прандин комбинирану терапију је исто као за прандин монотерапију. Дозу сваког лека треба пажљиво прилагодити да би се одредила минимална доза потребна за постизање жељеног фармаколошког ефекта. Ако то не учините, може се повећати учесталост хипогликемијских епизода. Потребно је користити одговарајући надзор мерења ФПГ и ХбА1ц како би се осигурало да пацијент није изложен прекомерној изложености лековима или повећаној вероватноћи секундарног затајења лека.
врх
Како се испоручује
Прандин (репаглинид) таблете испоручују се у облику без ковине, двоконвексне таблете доступне у јачини 0,5 мг (беле), 1 мг (жуте) и 2 мг (брескве). Таблете су утиснуте симболом бика Ново Нордиск (Апис) и обојене су како би се означила снага.
| 0,5 мг таблете (беле) | Боце од 100 | НДЦ 00169-0081-81 |
| Боце од 500 | НДЦ 00169-0081-82 | |
| Боце од 1000 | НДЦ 00169-0081-83 | |
| 1 мг таблете (жуте) | Боце од 100 | НДЦ 00169-0082-81 |
| Боце од 500 | НДЦ 00169-0082-82 | |
| Боце од 1000 | НДЦ 00169-0082-83 | |
| 2 мг таблете (бресква) | Боце од 100 | НДЦ 00169-0084-81 |
| Боце од 500 | НДЦ 00169-0084-82 | |
| Боце од 1000 | НДЦ 00169-0084-83 |
Не складиштити на изнад 25 ° Ц (77 ° Ф).
Заштитити од влаге. Држите боце добро затворене.
Распоредите у уске посуде са сигурносним затварачима.
Лиценцирано под америчким патентом бр. РЕ 37,035.
Прандин® је регистровани заштитни знак компаније Ново Нордиск А / С.
Произведено у Немачкој за
Ново Нордиск Инц.
Принцетон, Њ 08540
1-800-727-6500
ввв.новонордиск-ус.цом
© 2003-2008 Ново Нордиск А / С
Прандин, информације о пацијенту (на обичном енглеском)
Детаљне информације о знаковима, симптомима, узроцима, лечењу дијабетеса
последње ажурирано 06/2009
Информације у овој монографији нису намијењене покривању свих могућих употреба, упута, мјера опреза, интеракције лијекова или штетних учинака. Ове информације су уопштене и нису замишљене као посебни медицински савети. Ако имате питања о лековима које узимате или желите више информација, обратите се свом лекару, фармацеуту или медицинској сестри.
назад на: Прегледајте све лекове за дијабетес



